HPV infekcija
spolno je prenosiva bolest koju izaziva HPV – humani papiloma virus. me se odnosi na grupu virusa s više od 100 tipova, od kojih je više od 30 spolno prenosivo. Procjenjuje se da 50% svih žena i 80 – 100% djevojaka u dobi između 18 – 25 godina pri spolnom kontaktu dolazi u dodir s ovim virusom, dok svega oko 30% djevojaka razvija simptome infekcije. Razlog tomu je spontani klirens virusa ili prirodno “čišćenje” – samoizlječenje, proces uvelike ovisan o stanju imunološkog sustava inficirane osobe.
HPV-om je inficirano oko 630 milijuna ljudi širom svijeta i dovodi se u izravnu vezu s nastankom karcinoma vrata maternice. Svake godine u svijetu oboli oko pola milijuna žena od karcinoma vrate maternice, a oko 300.000 ih umre.
Dvije su podskupine virusa: niskorizični i visokorizični tipovi.
Prisustvo niskorizičnih – “low risk” tipova (6, 11, 41, 43, 44) izaziva pojavu genitalnih bradavica, kondiloma koje su zarazne i prenose se spolnim odnosom. Visokorizični – “high risk” tipovi virusa (16, 18, 31, 35, 39, 45, 51, 52, 56) opasni su utoliko što se povezuju s pojavom abnormalnosti epitela vrata maternice (cervikalna displazija) u odsustvu bilo kakvih drugih simptoma.
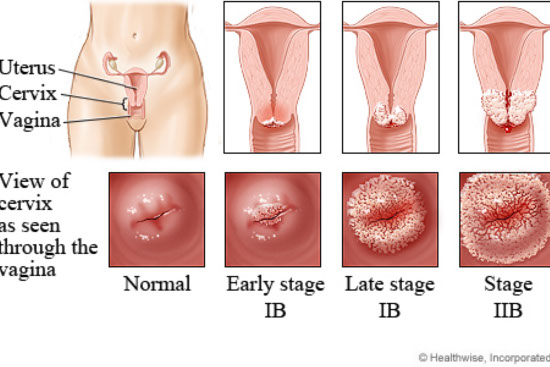
Cervikalna displazije sveobuhvatni je naziv za intraepitelne novotvorine, abnormalne promjene ograničene na sluznicu vrata maternice, označene kraticom CIN – “cervikalna intraepitelna neoplazija”. Premu stupnju zahvaćenosti epitela se razlikuju CIN1 (blaga displazija); CIN2 (umjerena displazije) i CIN3 (teška displazija).
Kronična ili perzistirajuća HPV infekcija povisuje rizik nastanka raka vrata maternica za 65, a kod onkogenih, visokorizičnih tipova i za 130 puta. Ipak, većina žena s pozitivnim HPV testom neće dobiti genitalne bradavice ili cervikalnu displaziju zahvaljujući “prolaznosti” HPV infekcije, jer će se virus u potpunosti izlučiti, najčešće tijekom prvih 6-9 mjeseci od zaraze. Izlučivanje onkogenog HPV tipa 16 može potrajati i do 16 mjeseci, pri čemu test na virus ostaje pozitivan kroz cijelo ovo vrijeme.